
فهرست مطالب
پس از کشف اولین آنتیبیوتیک به نام پنیسیلین توسط الکساندر فلمینگ، انقلابی در درمان عفونتهای باکتریایی رخ داد. امروزه اما به مراتب از مقاومت آنتیبیوتیکی باکتریها میشنویم، به طوری که به گفته سازمان بهداشت جهانی اگر روند مقاومت باکتریها در برابر آنتیبیوتیکها ادامه پیدا کند به دوران پسا آنتیبیوتیک میرویم. دورانی که به مانند گذشته باز هم انسانها با کوچکترین عفونتی جان میدهند. حال سوال این است: مقاومت آنتیبیوتیکی چیست؟ چگونه به وجود میآید؟ و چه کارهایی برای جلوگیری از آن میتوانیم انجام دهیم؟ در ادامه با خواندن این متن، پاسخ تمامی این سوالات را خواهید یافت.
آنتیبیوتیک چیست؟
یکی از واژههای آشنا که در دهههای اخیر مرتباً به گوش میرسد آنتیبیوتیکها هستند. در واقع آنتیبیوتیکها گلولههای جادویی هستند که از میکروارگانیسمها تولید یا گرفته شده و بدون آسیب رساندن به بدن میزبان باعث سرکوب و از بین بردن سایر میکروارگانیسمها الخصوص باکتریها و انگلهای خاص میشود.
انواع آنتیبیوتیکها کداماند؟
آنتیبیوتیکها بر اساس تاثیری که روی گونههای مختلف باکتریها میگذارند به ۱۰ نوع طبقهبندی میشوند:
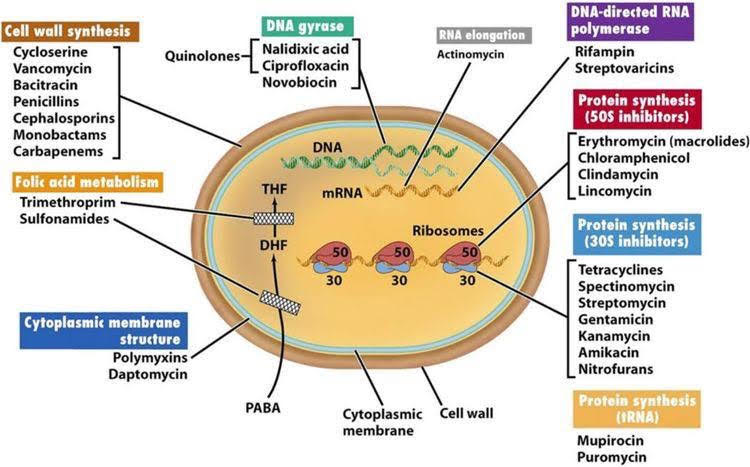
- پنیسیلین (Penicillins):این آنتیبیوتیک از قارچ پنیسیلیوم تهیه شده و میتواند رشد باکتریها را مهار کرده و از بین ببرد. این آنتیبیوتیک برای درمان بیماریهایی اعم از عفونت لولههای تنفسی، تب روماتوئید، تب اسکارلت، عفونت پوستی و عفونت مجاری ادراری، پنومونی کاربرد دارد. از معروفترین آن میتوان به آموکسی سیلین، فلوکلوکساسیلین، فنوکسیمتیلپنیسیلین اشاره کرد.
- تتراسایکلین (Tetracyclines): این نوع آنتیبیوتیکها برای درمان عفونتهای ناشی از میکروارگانیسمهای حساس مانند کلامیدیا، مایکوپلاسما و… به کار میرود. عفونتهای چشمی، عفونتهای لولهی گوارشی و مالاریا را میتوان با تتراسایکلین درمان کرد. داکسیسایکلین و لیمسایکلین از انواع مختلف تتراسایکلین موجود در بازار است.
- سفالوسپورین (Cephalosporins): سفالوسپورینها جزء بزرگترین آنتیبیوتیکها هستند که از کپک آکرمونیوم به دست آمده و در از بین بردن باکتریها عملکردی شبیه به پنیسیلین دارند. این گروه هم در درمان عفونتهایاستخوانی، عفونت دستگاه تنفسی فوقانی و عفونتهای پوستی موثر هستند. سفالکسین، سفیکیسم، سفاکلر، سفادروکسیل نمونههای دیگهای از سفالوسپورینها هستند.
- کینولون (Quinolones): این خانواده بر عملکرد دو آنزیم مهم باکتریها اثر میگذارند که شامل توپوایزومراز و DNA گیراز هستند، بنابراین ترمیم و سنتز DNA مختل میشود و باکتری از بین میرود. کینولونها با این روش در برابر طیف وسیعی از باکتریها موثر واقع شدند.
- لینکومایسین(Lincomycins): گروه کوچکی از آنتیبیوتیکها هستند که از سنتز پروتئینهای باکتریایی که فاکتوری مهم برای زنده ماندن است جلوگیری میکند. درمان عفونتهای ناشی از پنوموکوکوس، استافیلوکوکوس و استرپتوکوکوس توسط همین گروه انجام میشود.
- ماکرولید(Macrolides): از گروههای مهم آنتیبیوتیکها ماکرولیدها هستند که از مخمر استرپتومایسس تهیه میشود. اریتروماسین، آزیتروماسینو کلیندامایسین از متداولترین آنتیبیوتیکهای این گروهاند.
- سولفونامید(Sulfonamides) : این گروه از آنتیبیوتیکها در ساختار خود دارای گروههای سولفونامید هستند به همین دلیل به آنها «داروهای سولفا» هم گفته میشود. مکانیسم اثر آنتی بیوتیکهای سولفانامیدی مهار و جلوگیری از سنتز DNA است و به صورت باکتریواستاتیک عمل میکنند.
- گلیکوپپتید (Glycopeptides): گلیکوپپتیدها با مهارکردن سنتز پپتیدوگلیکان از ساخت دیواره سلولی باکتریها جلوگیری به عمل میآورد. همچنین از این آنتیبیوتیک برای درمان بیماریهایی مانند مشکلات گوارشیناشی از کلستریدیوم دیفیسیل، اندوکاردیت، عفونت ریوی پنومونیا و عفونتهای پوستی شدید استفاده میشود.
- آمینوگلیکوزید(Aminoglycosides): این گروه برای مبارزه با عفونتهای ناشی از استافیلوکوکها و مایکوباکتریوم توبرکلوسیس به کار میرود. مکانیسم عمل این گروه مهار سنتز پروتئین در باکتریهاست. این دسته از آنتیبیوتیکها عوارضی همچون مشکلات کلیوی و ریزش مو را به همراه دارد.
- کارباپنم(Carbapenems): کارباپنمها با مهار کردن فعالیت آنزیم بتا – لاکتاماز در باکتریها که موجب کاهش تاثیر آنتیبیوتیکها بر میکروارگانیسمها میشود این موجودات ذرهبینی را از بین میبرد.

مکانیسم اثر آنتیبیوتیکها به چه صورت است؟
تا به الان درمورد انواع آنتیبیوتیکها صحبت کردیم و کم و بیش به مکانیسم عمل هر یک از آنها اشاره کردیم ولی به طور کلی آنتیبیوتیکها به دو صورت به جنگ باکتریها میروند:
۱- گروهی از آنتیبیوتیکها با نفوذ به دیوارهی سلولی باکتری آن را تخریب و باکتری را از بین میبرد که به این گروه آنتیبیوتیکهای باکتریکش (Bactericida) میگویند.
۲- این گروه با کند کردن، متوقف کردن تکثیر و رشد باکتری، همچنین با حمله به ریبوزوم و مهار سنتز پروتئین و DNA باکتری آن را از کنترل خارج کرده تا سیستم ایمنی بدن میزبان بتواند روی آن غلبه کند؛ به این گروه آنتیبیوتیکهای مهارگر (Bacteriostatic) میگویند.
مقاومت آنتیبیوتیک چیست و چه زمانی اتفاق میافتد؟
در حال حاضر مقاومت آنتیبیوتیکی در کشورهای توسعه یافته از بزرگترین تهدیدها برای سلامت انسان محسوب میشود. مقاومت ضد میکروبی به این معنی نیست که بدن ما در برابر آنتیبیوتیکها مقاوم است؛ بلکه به این معناست که باکتریهای ایجاد کننده عفونت به درمان آنتیبیوتیکی مقاوم هستند.
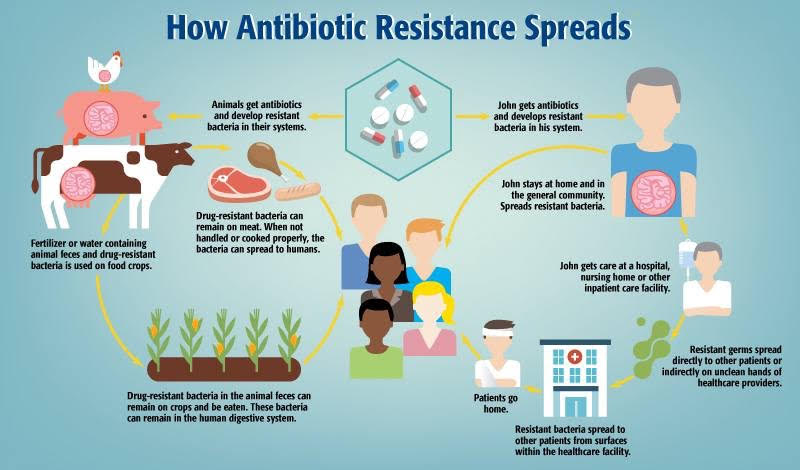
آنتیبیوتیکها از طریق مبارزه با عوامل بیماریزا باعث بقا و دوام زندگی ما انسانها میشوند، اما گاهی بعضی از باکتریها قدرت را به دست گرفته و راههایی برای نجات از داروهای طراحیشده که برای از بین بردن آنها به کار میرود را پیدا میکنند و درپاسخ به این داروها تغییر میکند. به طور دقیقتر درمان آنتیبیوتیکی تنوع گونههای میکروبیوتای روده را کاهش میدهد، همچنین تغییرات متابولیکی را تحریک میکند، حساسیت به کلونیزاسیون را افزایش میدهد، ترشح پپتید ضد میکروبی را کاهش میدهد و در آخر منجر به مقاومت آنتیبیوتیکی میشود. به عبارت دیگر، DNA به میکروب میگوید که چگونه پروتئینهای خاصی بسازد که مکانیسمهایی را جهت مقاومت میکروب تعیین کنند.
به طور نگرانکنندهای، میکروبهای مقاوم به آنتیبیوتیکها میتوانند مکانیسمهای مقاومت خود را با سایر میکروبهایی که در معرض آنتیبیوتیکها قرار نگرفتهاند به اشتراک بگذارند.
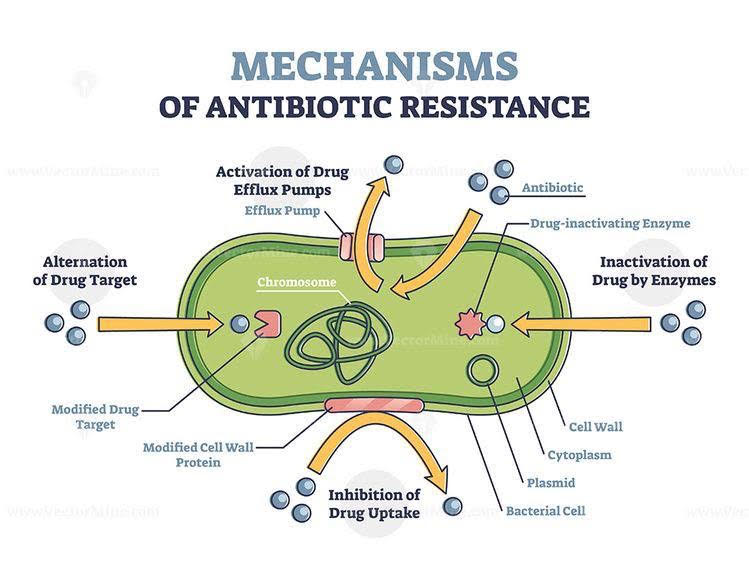
در ادامه چند نمونه از استراتژیهای دفاعی مورد استفاده برای مقاومت در برابر اثرات آنتیبیوتیکها را بیان میکنیم:
- محدود کردن دسترسی آنتیبیوتیکها به باکتری: میکروبها با تغییر راههای ورود به درون سلول یا محدود کردن تعداد ورودیها، دسترسی را محدود میکنند.
مثال: باکتریهای گرممنفی دارای یک لایه بیرونی (غشاء) هستند که آنها را از محیط خود محافظت میکند. این باکتریها میتوانند از این غشاء برای جلوگیری از ورود داروهای آنتیبیوتیک استفاده کنند.
- رهایی از آنتیبیوتیکها: میکروبها با استفاده از پمپهای موجود در دیوارهسلولی خود، آنتیبیوتیکها را از بین میبرند تا داروهای آنتیبیوتیکی را که وارد سلول میشوند را خارج کنند.
مثال: برخی از باکتریهای سودوموناس آئروژینوزا میتوانند پمپهایی را برای خلاص شدن از شر چندین داروی مهم آنتیبیوتیکی از جمله فلوروکینولونها، بتالاکتامها، کلرامفنیکل و تریمتوپریم تولید کنند.
- تغییر یا از بین بردن آنتیبیوتیک: میکروبها با آنزیمها و پروتئینهایی که دارو را تجزیه میکنند، آنتیبیوتیکها را تغییر میدهند یا از بین میبرند.
مثال: باکتری کلبسیلا پنومونیه آنزیمهایی به نام کارباپنماز تولید میکند که داروهای کارباپنم و اکثر داروهای بتالاکتام دیگر را تجزیه میکند.
- تغییر بخش هدف آنتیبیوتیک: بسیاری از داروهای آنتیبیوتیکی برای جداسازی و از بین بردن قسمتهای خاصی از یک باکتری طراحی شدهاند. میکروبها، هدف آنتیبیوتیک را تغییر میدهند، بنابراین دارو دیگر نمیتواند بخش هدف را پیدا کند و کار خود را انجام دهد.
مثال: باکتری اشریشیاکلای میتواند ترکیبی را به خارج از دیوارهسلولی اضافه کند تا داروی کولیستین نتواند روی آن بچسبد.
- دور زدن اثرات آنتیبیوتیک: میکروبها مکانیسمهای سلولی جدیدی ایجاد میکنند که آن فرایندها جز اهداف آنتیبیوتیکها نیستند.
مثال: برخی از باکتریهای استافیلوکوکوس اورئوس میتوانند اثرات دارویی تریمتوپریم را دور بزنند.
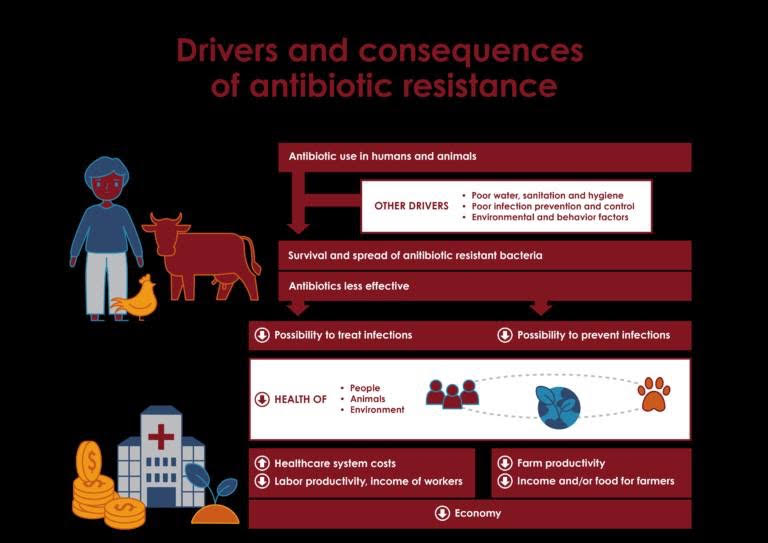
عواقب مقاومت آنتی بیوتیکی چیست؟
استفاده بیرویه از آنتیبیوتیکها میتواند پیامدهای جدیای در برداشته باشد. برای مثال:
- هنگامی که عفونتها دیگر با آنتیبیوتیکهای اولیه و سادهتر قابل درمان نیستند، باید از داروهای گران قیمتتر استفاده شود.
- مدت زمان بیماری و درمان طولانیتر میشود. درمان اغلب در بیمارستانها همراه با هزینههای مراقبتهای بهداشتی انجام میشود و همچنین هزینه اقتصادی زیادی را بر خانوادهها و جوامع تحمیل میکند.
- مقاومت آنتیبیوتیکی دستاوردهای پزشکی مدرن را به خطر میاندازد.
- پیوند اعضا، شیمی درمانی و جراحیهایی مانند سزارین بدون آنتیبیوتیکهای موثر برای پیشگیری و درمان بسیار خطرناکتر میشوند.
مقاومت آنتیبیوتیکی چطور تشخیص داده میشود؟
برای تشخیص عفونت مقاوم به آنتیبیوتیک، پزشک از شما یک سابقه پزشکی میخواهد و اطلاعاتی در مورد داروهایی که مصرف میکنید میپرسد. او سپس شما را معاینه فیزیکی میکند تا برخی از علائم مثل عفونتهای پوستی که ناشی از ابتلا به استافیلوکوکوس اورئوس مقاوم به متیسیلین هست را ببیند. سپس پزشک یکی از دو روش زیر را برای تشخیص نوع عفونت انتخاب میکند:
- آزمایشخون
پزشک ممکن است آزمایش خون را برای بررسی وجود باکتری تجویز کند. یک آزمایش سریع میتواند وجود میکروارگانیسم در خون را در کمتر از دو ساعت تشخیص دهد. همچنین میتوان خون را برای بررسی حضور یا عدم حضور ماده ژنتیکی پاتوژنها آزمایش کرد.
- کشتباکتری
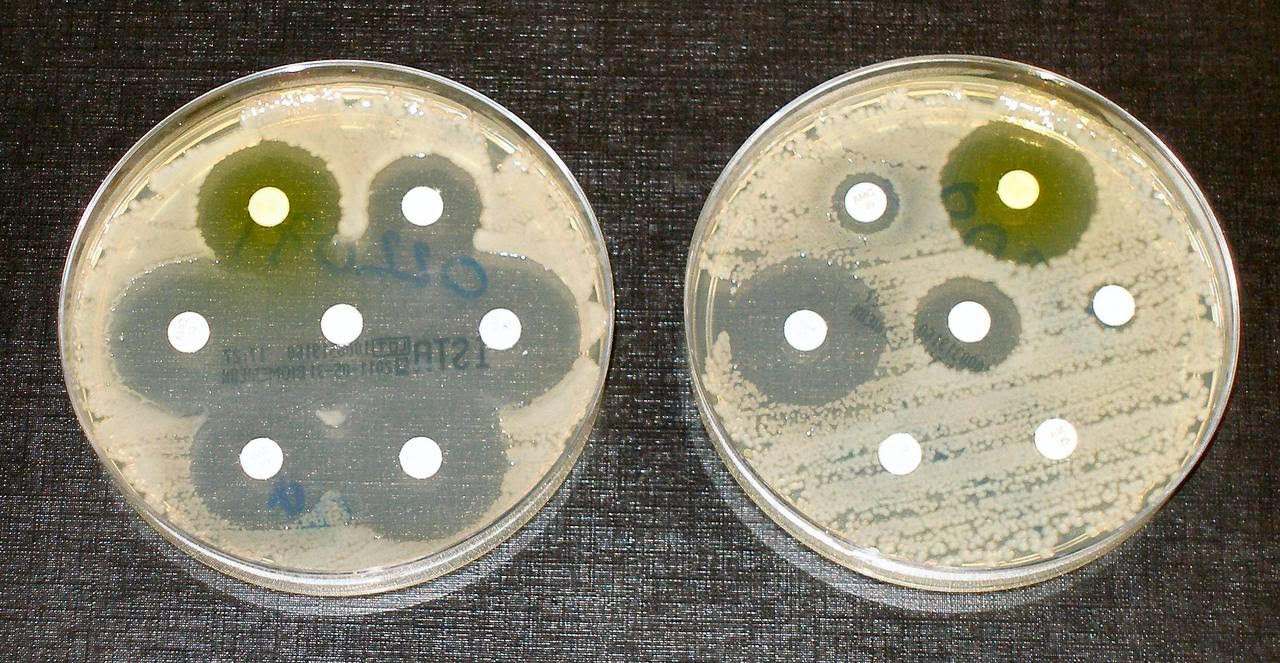
پزشک شما ممکن است نمونههایی از مایع یا بافت را برای آزمایش به آزمایشگاه بفرستد. این نمونهها ممکن است خلط، چرک خارج شده از زخم، ادرار و … باشند.
متخصصان آزمایشگاه پس از کشت نمونه، باکتریهای موجود را در معرض انواع آنتیبیوتیکها قرار میدهند. اگر باکتری به رشد خود ادامه دهد نشاندهنده این است که نسبت به آنتیبیوتیکها مقاوم هستند. اگر از بین بروند یعنی آنتیبیوتیکها بر رشد آنها تاثیر داشتهاند و پزشک میتواند بهترین آنتیبیوتیک را برای مدیریت دارو تجویز کند.
راههای مقابله با مقاومت آنتیبیوتیکی چیست؟
مقاومت آنتیبیوتیکی با استفاده نادرست و استفاده بیش از حد از آنتیبیوتیکها و همچنین پیشگیری و کنترل ضعیف عفونت تسریع میشود. برای کاهش تأثیر و محدود کردن گسترش مقاومت به آنتیبیوتیکها همه سطوح جامعه، نظیر خود افراد، سیاستگذاران، متخصصین سلامت، صنعت بهداشت و درمان و بخش کشاورزی میتوانند گام بردارند.
افراد
- فقط زمانی از آنتیبیوتیکها استفاده کنید که توسط یک متخصص سلامت تایید شده تجویز شده باشد.
- اگر پزشک شما میگوید به آنتیبیوتیک نیاز ندارید، هرگز درخواست آنتیبیوتیک نکنید.
- هنگام استفاده از آنتیبیوتیکها همیشه توصیههای پزشک خود را دنبال کنید.
- هرگز از آنتیبیوتیکهای باقیمانده افراد دیگر استفاده نکنید.
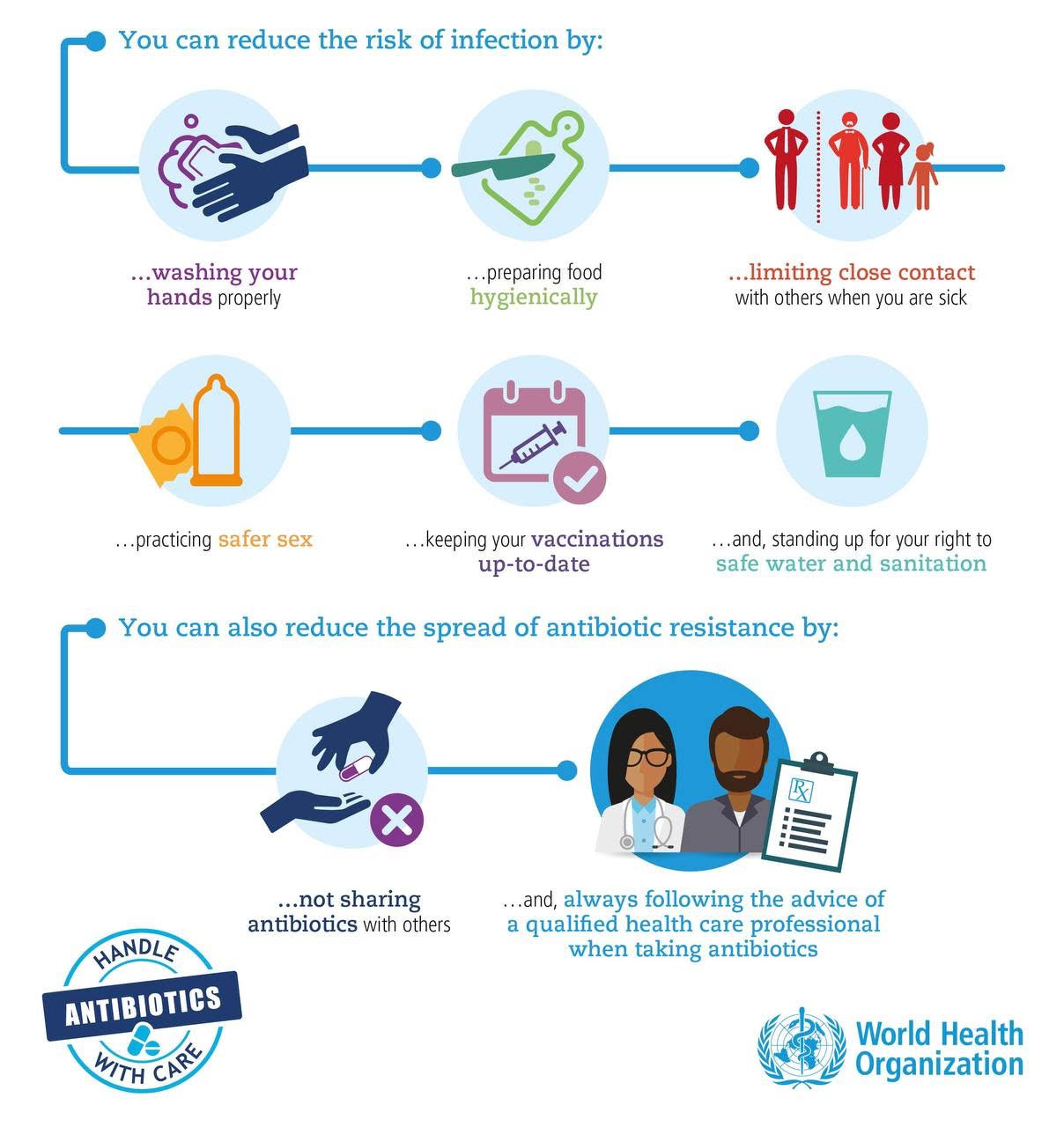
- با شستن مرتب دستها، تهیه غذا به صورت بهداشتی، اجتناب از تماس نزدیک با افراد بیمار، انجام رابطه جنسی ایمن و به روز نگه داشتن واکسیناسیون، از ابتلا به عفونت پیشگیری کنید.
- غذا را با رعایت پنج اصول کلیدی سازمان بهداشت جهانی برای غذای ایمنتر تهیه کنید (تمیز نگه دارید، خام و پخته را جدا نگه دارید، غذا را کاملاً بپزید، غذا را در دمای ایمن نگه دارید، از آب و مواد خام سالم استفاده کنید).
- غذاهایی که در آنها آنتیبیوتیکهای غذایی وجود ندارد را انتخاب کنید.
سیاستگذاران
- اطمینان حاصل کنید که یک برنامه اقدام ملی قوی برای مقابله با مقاومت آنتیبیوتیکی وجود دارد.
- بهبود نظارت بر عفونتهای مقاوم به آنتیبیوتیک.
- تقویت سیاستها، برنامهها و اجرای اقدامات پیشگیری و کنترل عفونت.
- تنظیم و ترویج استفاده و دفع مناسب داروهای با کیفیت.
- اطلاعاتی را در مورد تأثیر مقاومت آنتیبیوتیکی در دسترس قرار دهید.
متخصصین سلامت
- با اطمینان از تمیز بودن دستها، وسایل و محیط از عفونت جلوگیری کنید.
- فقط در صورت نیاز آنتیبیوتیکها را تجویز و توزیع کنید.
- عفونتهای مقاوم به آنتیبیوتیک را به مسئولین مربوطه گزارش دهید.
- با بیماران خود در مورد نحوه صحیح مصرف آنتیبیوتیکها، مقاومت آنتیبیوتیکی و خطرات استفاده نادرست صحبت کنید.
- با بیماران خود در مورد پیشگیری از عفونتها صحبت کنید (مثلاً واکسیناسیون، شستن دستها، رابطه جنسی ایمن و پوشاندن بینی و دهان هنگام عطسه).
صنعت بهداشت و درمان
- سرمایهگذاری در تحقیق و توسعه آنتیبیوتیکها، واکسنها، تشخیص و سایر ابزارهای جدید.
بخش کشاورزی
- فقط تحت نظارت دامپزشک به حیوانات آنتیبیوتیک بدهید.
- از آنتیبیوتیکها برای تقویت رشد یا جلوگیری از بیماری در حیوانات سالم استفاده نکنید.
- حیوانات را برای کاهش نیاز به آنتیبیوتیک واکسینه کنید و در صورت وجود از جایگزینهای آنتیبیوتیک استفاده کنید.
- ترویج و اعمال شیوههای بهینه در تمام مراحل تولید و فرآوری موادغذایی از منابع حیوانی و گیاهی.
- بهبود امنیت زیستی در مزارع و جلوگیری از عفونت از طریق بهبود بهداشت و رفاه حیوانات.
به یاد داشته باشیم بدون اقدامات فوری، ما به سمت دورهای بدون آنتیبیوتیک میرویم. دورهای که در آن انسانها بار دیگر میتوانند توسط عفونتهای رایج و ساده و یا آسیبهای جزئی، جان خود را از دست بدهند.
نویسندگان:
سروناز صفری
صبا مرادی
https://pubmed.ncbi.nlm.nih.gov/36537602/
https://pubmed.ncbi.nlm.nih.gov/36950985/
https://www.cdc.gov/drugresistance/about/how-resistance-happens.html
https://www.who.int/news-room/fact-sheets/detail/antibiotic-resistance
https://www.reactgroup.org/toolbox/understand/why-should-i-care/
https://nyulangone.org/conditions/antibiotic-resistant-infections/diagnosis

3 نظرها